Pediatría
ISSN impreso:0120-4912
e-ISSN:2444-9369
DOI: 10.14295/rp.v57i1.468
Reporte de caso
Anemia aplásica adquirida severa asociada a hepatitis autoinmune seronegativa. Reporte de un caso en pediatría
Severe acquired aplasic anemia associated with seronegative hepatitis. Case report
Ángel Castro Dagera, Karolay Dayana Mendoza Borjab, Paola Andrea Manjarres Figueredob
a. Hemato-oncólogo pediatra, Clínica Blas de Lezo. Docente Universidad de Cartagena. Cartagena, Colombia.
b. Residente de pediatría. Departamento de Pediatría, Universidad de Cartagena, Colombia.
Recibido: 20 de junio de 2023 Aceptado: 1 de marzo de 2024
Cómo citar: Castro Dagera A, Mendoza Borja KD, Manjarres Figueredo PA. Anemia aplásica adquirida severa asociada a hepatitis autoinmune seronegativa. Reporte de caso. Pediatr.2024;57(1): e468.
Autor de correspondencia: Paola Andrea Manjarres Figueredo. Correo electrónico: paomf-95@hotmail.com
Editor adjunto: Samuel Barbosa
Resumen
Antecedentes: La anemia aplásica es una condición potencialmente mortal que hace referencia a una médula ósea hipocelular o acelular asociada a pancitopenia, de causa genética o adquirida. La hepatitis autoinmune seronegativa es una causa rara relacionada con aplasia medular que es reconocido por un aumento marcado de las enzimas hepáticas; su tratamiento está basado en esteroides, inmunomoduladores y el trasplante de células hematopoyéticas. Reporte de caso: Masculino de 12 años de edad que cursó con hematomas y palidez cutánea de un mes de evolución, en los paraclínicos iniciales se encontró pancitopenia y aumento severo de las transaminasas. Se le realizó biopsia de medula ósea que reportó hipocelularidad, se diagnosticó aplasia medular e inició seguimiento en unidad de trasplante. Recibió tratamiento con prednisona y azatioprina, con resolución de la hepatitis, y posteriormente recibió trasplante de médula ósea con donante alogénico relacionado idéntico que resultó exitoso. Conclusiones: La hepatitis autoinmune seronegativa es una causa muy rara de anemia aplásica que debe ser considerada en los diagnósticos diferenciales de un paciente con pancitopenia y alteración de la función hepática. El manejo oportuno del daño hepático con la terapia inmunomoduladora y la atención en unidad de trasplante puede mejorar los resultados clínicos y la sobrevida.
Palabras clave:Anemia aplásica, Hepatitis autoinmune, Trasplante de Médula Ósea, Pancitopenia.
Abstract
Background: Aplastic anemia is a life-threatening condition that refers to a hypocellular or acellular bone marrow associated with pancytopenia, of genetic or acquired cause. Seronegative autoimmune hepatitis is a rare cause related to marrow aplasia that is recognized by a marked increase in liver enzymes; its treatment is based on steroids, immunomodulators and hematopoietic cell transplantation. Case report: A 12-year-old male who presented with bruising and skin pallor for a month. Initial paraclinical tests revealed pancytopenia and a severe increase in transaminases. A bone marrow biopsy was performed, which reported hypocellularity, marrow aplasia was diagnosed, and follow-up was initiated in the transplant unit. He received treatment with prednisone and azathioprine, with resolution of hepatitis, and subsequently received a successful bone marrow transplant from a similar allogeneic donor. Conclusions: Seronegative autoimmune hepatitis is a very rare cause of aplastic anemia that should be considered in the differential diagnoses of a patient with pancytopenia and liver function changes. Timely management of liver damage with immunomodulatory therapy and care in the transplant unit can improve clinical results and survival.
Keywords: Anemia, Aplastic; Hepatitis, Autoimmune; Bone Marrow Transplantation, Pancytopenia.
Introducción
La anemia aplásica (AA) es una enfermedad poco frecuente, con una mayor incidencia en las primeras décadas de la vida, y una tasa de fatalidad del 78-88 % (1, 2). Su diagnóstico y severidad están definidos por los criterios de Camitta (Tabla 1), y su etiología puede ser hereditaria, adquirida o idiopática (3-6). Los pacientes pueden presentar síntomas como astenia, adinamia, hiporexia, palidez, fiebre y hemorragias. Es importante al interrogatorio indagar por enfermedades recientes, particularmente cuadros virales, así como manifestaciones clínicas de enfermedades reumatológicas (1-4).
Tabla 1. Clasificación de severidad de anemia aplásica (Modificado referencia 3)
|
Anemia aplásica severa (AAS) Celularidad de la médula ósea <25% (0 25-50% si <30% del recuento de la médula ósea son células hematopoyéticas)
+ al menos dos de los siguientes:
Recuento en sangre periférica de neutrófilos <0,5 x 109/L Recuento en sangre periférica de plaquetas <20 x 109/L Recuento en sangre periférica de reticulocitos <20 x 109/L
|
|
Anemia aplásica muy severa (AAMS) Criterios anteriores, pero recuento en sangre periférica de neutrófilos <0,2 x 109/L
|
|
Anemia aplásica no severa Médula ósea hipocelular con recuentos de sangre periférica que no cumplen ninguno de los criterios anteriores.
|
La hepatitis autoinmune asociada a aplasia medular (HAAA) es una condición rara en la que ocurre fallo medular posterior a una hepatitis. (5) Su causa aún no está clara; en los niños podría ocurrir por una infección vírica, sin embargo, en la mayoría de los casos no se identifica un agente etiológico, por lo que es llamada seronegativa (10-12).
El tratamiento de la enfermedad es considerado una urgencia hematológica, e incluye el trasplante alogénico de células hematopoyéticas y terapia inmunosupresora (1, 3).
Reporte de caso
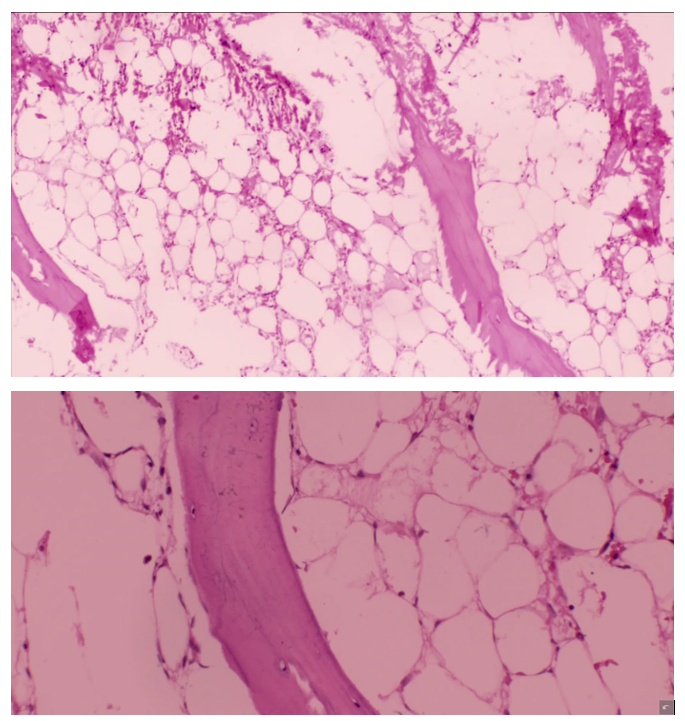
Masculino de 12 años de edad, sin antecedentes patológicos, quien consultó por cuadro clínico de 4 semanas consistente en hematomas y palidez, con hemograma que reportó: Leucocitos: 2.050 cél/uL, Neutrófilos: 65 % (1.030 cél), Linfocitos: 32.3 % (440 cél), Monocitos: 13.11 % (470 cél), Basófilos: 1.37 % (20 cél), Eosinófilos: 3.53 % (70 cél), Rcto glóbulos rojos: 2.860.000, Hemoglobina: 9.5 gr/dL, Hematocrito: 26.7 %, VCM: 93.3 Fl, MCHC: 35.5 g/dL, ADE: 14.4 %, Plaquetas: 58.800; Reticulocitos: 2 %; extendido de sangre periférica: Morfología de glóbulos rojos: poiquilocitosis. Morfología de glóbulos blancos: Moderada leucopenia, Plaquetas: morfología normal y trombocitopenia. Fue evaluado por Hemato-oncología quien ordenó biopsia de médula ósea con reporte de hipocelularidad del 20-30 % con áreas de reemplazo graso sin cambios displásicos, por lo que fue trasladado a una unidad de trasplante de médula ósea figura 1. En su hospitalización se diagnosticó Brucelosis y fue tratado con Doxiciclina durante 3 semanas.
Figura 1. Hipocelularidad del 20-30 % con áreas extensas de reemplazo graso sin cambios displásicos.
Desde su ingreso presentó elevación progresiva de enzimas hepáticas que alcanzaron niveles de severidad: GOT: 1078 U/L, GPT: 2388 U/L, LDH: 343 U/L (120-300), Fosfatasa alcalina: 363 U/L, GGT: 177 U/L (12-54) con bilirrubinas, coagulograma y proteínas séricas normales; se ampliaron estudios etiológicos con perfil infeccioso e inmunológico normales por lo que se consideró hepatitis autoinmune seronegativa y fue manejado con Prednisona, Azatioprina y Ácido ursodesoxicólico con disminución de las aminotransferasas hasta la normalidad. La biopsia hepática fue diferida por trombocitopenia severa.
Fue llevado a trasplante de médula ósea con donante alogénico relacionado sin complicaciones en el post trasplante.
Discusión
La anemia aplásica es un trastorno raro y heterogéneo que ocurre cuando la hematopoyesis normal en la médula ósea es reemplazada por células grasas (1, 7, 8). Se pueden distinguir tres mecanismos fisiopatológicos: en primer lugar, por daño medular directo, por daño inmunomediado, o asociada a síndromes hereditarios de insuficiencia medular (2,4,5).
Una variante muy rara pero potencialmente mortal de la AA corresponde a la aplasia medular severa asociada a hepatitis autoinmune, un síndrome clínico en el que se identifica un episodio agudo de hepatitis concurrente o seguido de aplasia medular grave. (9,10,11). Se han identificado diversas causas de HAAA, como infecciones, toxinas o fármacos, enfermedades metabólicas, autoinmunes, isquémicas o malignas. En los niños se ha asociado a los virus de la hepatitis principalmente, también con parvovirus B19, citomegalovirus, o virus de Epstein-Barr, (12) sin embargo, en el 30-50 % de casos la etiología sigue siendo desconocida, denominándose idiopática, indeterminada, criptogénica, seronegativa o Hepatitis no-A-E (10,11).
Aunque esta entidad se conoce desde 1955, (13) sólo se han publicado pequeñas series de pacientes. Patel y colaboradores presentaron 7 niños con mediana de edad de 9,3 años, en quienes la ictericia fue el signo de presentación común de la hepatitis, con un aumento marcado en las aminotransferasas séricas (1507 y 3976 U/L) e hiperbilirrubinemia conjugada (3,8 a 12,8 mg/dL), 2 pacientes requirieron trasplante de hígado por insuficiencia hepática aguda (14).
En el caso presentado, el paciente mostró elevación significativa de aminotransferasas, pero sin hiperbilirrubinemia, y con empeoramiento posterior al inicio de doxiciclina. Se realizaron evaluaciones diagnósticas, infecciosas y autoinmunes, con resultados negativos.
En la actualidad, el manejo se centra en terapias inmuno-moduladoras y/o trasplante de células madre hematopoyéticas para inducir la remisión de la hepatitis y la recuperación de la médula (10). En aquellos pacientes que no tengan un donante idéntico, se plantea la posibilidad de terapia inmunosupresora con ciclosporina o inmunoglobulina antitimocito (12).
Conclusiones
La hepatitis autoinmune seronegativa es una causa poco común de anemia aplásica, que debe ser considerada en los pacientes pediátricos con pancitopenia y alteración de la función hepática. El manejo oportuno y efectivo puede mejorar la sobrevida de quienes la padecen.
Conflicto de interés: No existe ningún conflicto de interés.
Referencias
1. Gonçalves V. Hepatitis-associated aplastic anaemia: A poor prognosis. BMJ Case Rep. 2013;2012–3.
2. Clesham K. Diagnosis and management of childhood aplastic anaemia. Paediatrics and Child Health. 2019; 29: 327–333.
3. Furlong E, Carter T. Aplastic anaemia: Current concepts in diagnosis and management. J Paediatr Child Health 2020.
4. Danewa A, Kalra M, Sachdeva A, Sachdeva P, Bansal D, Bhat S, et al. Diagnosis and Management of Acquired Aplastic Anemia: Consensus Statement of Indian Academy of Pediatrics. Indian Pediatr. 2022;59(6):467–75.
5. Ghanei-Shahmirzadi A, Reihani H, Abbasi-Kashkooli A, Karbasian F, Hedayati SB, Bordbar M, et al. Aplastic anemia: a new complication in the recent mysterious hepatitis outbreak among children worldwide: two case reports. J Med Case Rep [Internet]. 2022;16(1):1–5. Available from: https://doi.org/10.1186/s13256-022-03542-0.
6. Wang L, Liu H. Pathogenesis of aplastic anemia. Hematology. 2019 Dec;24(1):559-566.
7. Young NS. Aplastic Anemia. N Engl J Med. 2018 Oct 25;379(17):1643-1656.
8. Suzie A. Noronha; Aplastic and Hypoplastic Anemias. Pediatr Rev December 2018; 39 (12): 601–611.
9. Rauff B. Hepatitis associated aplastic anemia: a review. Virol J. 2011 Feb 28;8:87.
10. Kemme S. Outcomes of Severe Seronegative Hepatitis-associated Aplastic Anemia: A Pediatric Case Series. J Pediatr Gastroenterol Nutr. 2021 Feb 1;72(2):194-201.
11. Böske AK, Sander A, Sykora KW, Baumann U, Pfister ED. Hepatitis-associated Aplastic Anaemia in Children. Klin Padiatr. 2020 May;232(3):151-158.
12. Gonzalez-Casas R. Systematic review: hepatitis-associated aplastic anaemia--a syndrome associated with abnormal immunological function. Aliment Pharmacol Ther. 2009 Sep 1;30(5):436-43.
13. Lorenz E, Quaiser K. Panmyelophatie nach hepatitis epidémica. Viena Med Wochenschr. 1955; 105 :19–22.
14. Patel KR. Features of Hepatitis in Hepatitis-associated Aplastic Anemia: Clinical and Histopathologic Study. J Pediatr Gastroenterol Nutr. 2017 Jan;64(1):e7-e12.