 y Sara Carolina Navarro Salgadob
y Sara Carolina Navarro Salgadob 
Pediatría
ISSN impreso:0120-4912
e-ISSN:2444-9369
DOI: 10.14295/rp.v56i3.444
Artíuclo de Investigación
Asociación entre las características socio demográficasy clínicas de madres con sífilis gestacional y los recién nacidos con sífilis congénita, un estudio transversal analítico.
Association between sociodemographic and clinical characteristics of pregnant women with gestational syphilis and newborns with congenital syphilis, a cross-sectional study
María Isabel Ossa Garcíaa* y Sara Carolina Navarro Salgadob
y Sara Carolina Navarro Salgadob 
a. Médico general Universidad del Quindío - Colombia, Residente de Pediatría Universidad del Quindío. Armenia-Quindío, Colombia.
b. Médico general, Universidad del Quindío - Colombia, Especialista en epidemiología, Universidad CES.
Recibido 6 de marzo de 2023 Aceptado 15 de octubre de 2023
Como Citar: Ossa García MI y Navarro Salgado SC. Asociación entre las características socio demográficas y clínicas de madres con sífilis gestacional y los recién nacidos con sífilis congénita, un estudio transversal analítico.Pediatr. 2023;56(3):e444.
Autor para correspondencia: María Isabel Ossa García
Correo electrónico: mariais456@hotmail.com
Editor adjunto: Alvaro León Jácome Orozco
Resumen
Antecedentes: La sífilis congénita se considera un problema de salud pública debido a su impacto directo en la población. De no ser detectada, podría conllevar múltiples complicaciones. Objetivo: Establecer la relación entre las características clínicas y sociodemográficas de las madres con sífilis gestacional y el diagnóstico de sífilis congénita a partir de la descripción de registros del Municipio de Armenia, Quindío, en el periodo de 2016-2021. Metodología: Se realizó un estudio transversal analítico que incluyó todos los registros de la base de datos de vigilancia epidemiológica en salud pública del municipio de Armenia. Se descartaron los registros que superaban el 10 % de datos faltantes. Se estableció como variable dependiente la presencia o ausencia de sífilis congénita en recién nacidos. Se realizó un análisis bivariado para establecer la asociación de las variables independientes frente a la dependiente y, posteriormente, un análisis multivariado. Las variables cualitativas se presentan como proporciones y las cuantitativas mediante medidas de tendencia central y dispersión. El departamento del Quindío emplea la guía de práctica clínica del Ministerio de Salud del año 2014 para el diagnóstico, enfoque y tratamiento de sífilis gestacional y congénita. Para el año 2022, según lo reportado en el boletín epidemiológico de la semana 35 por el Ministerio de Salud y Protección Social, el departamento del Quindío superó la incidencia nacional en casos de sífilis congénita con una tasa de incidencia de 3.3 por 1000 nacidos vivos. Resultados: Se realizó un modelo de regresión logística binaria, encontrando que las variables ingresadas al modelo, al estar presentes en la población materna, explican la probabilidad del 28.2% de desarrollo de sífilis congénita. Conclusiones: De acuerdo con los resultados obtenidos en este estudio, se encontró una asociación débil entre las variables sociodemográficas de las gestantes; sin embargo, las variables clínicas pueden tener asociación, como era de esperar de acuerdo con el diagnóstico.
Palabras clave: Sífilis Congénita, Complicaciones Infecciosas del Embarazo, Pediatría, Factores de Riesgo, Factores Sociales, Estudios Transversales.
Abstract
Background: Congenital syphilis is considered a public health problem due to its direct impact on the population; if left undetected, it could lead to multiple complications. Objective: Establish the relationship between the clinical and sociodemographic characteristics of mothers with gestational syphilis and the diagnosis of congenital syphilis based on a review of records from the Municipality of Armenia, Quindío, from 2016 to 2021. Methodology: an analytical cross-sectional study was carried out that included all the records of the epidemiological surveillance database in public health of the municipality of Armenia; records that had more than 10 % missing data were discarded. The presence or absence of congenital syphilis in newborns was analyzed through bivariate analysis to establish the association of the independent versus dependent variables and, subsequently, a multivariate analysis. The qualitative variables are presented as proportions, and the quantitative variables are through central tendency and dispersion measures. The department of Quindío uses the clinical practice guideline of the Ministry of Health from 2014 for the diagnosis, approach, and treatment of gestational and congenital syphilis. In 2022, as reported in the epidemiological bulletin of week 35 by the Ministry of Health and Social Protection, the department of Quindío exceeded the national incidence in cases of congenital syphilis with an incidence rate of 3.3 per 1000 live births, the department of Quindío exceeded the national incidence in cases of congenital syphilis. Results: A binary logistic regression model was carried out, the variables entered into the model found that, when present in the maternal population, they explain the 28.2% probability of developing congenital syphilis. Conclusions: according to the results of this study, there is a weak association between the sociodemographic variables of pregnant women. However, according to the diagnosis, the clinical variables may have an association, as expected.
Key words: Congenital Syphilis, Infectious Complications of Pregnancy, Pediatrics, Risk Factors, Social Factors, Cross-sectional Studies.
Introducción
La sífilis congénita se considera un problema de salud pública por el impacto directo en la población priorizada que son las mujeres gestantes y los recién nacidos(1), al considerarse una enfermedad prevenible y curable, que de no ser prevenida a tiempo conlleva múltiples complicaciones (2) dentro de las que se encuentran el aborto espontáneo, la muerte perinatal, el bajo peso al nacer, la infección neonatal, los trastornos como sordera y déficit neurológico.(3) A pesar de existir medidas eficaces para la prevención y el tratamiento de bajo costo, este evento sigue constituyendo un problema a escala mundial.
La Organización mundial de la Salud (OMS) estimó que hubo unas 131.000 embarazadas con sífilis y 51.000 casos de sífilis congénita en la región de América Latina para el 2016(4), a pesar de que los estados miembros de la OPS propusieron eliminar la transmisión materna infantil y reducir la incidencia de la sífilis congénita a 0,5 casos o menos por cada 1.000 nacidos vivos para el año 2021, las cifras muestran una brecha cada vez mayor entre la meta de reducción de incidencia y los resultados(5,6). En Colombia, según el instituto Nacional de salud (INS), se observa desde el año 2016 un incremento en la prevalencia e incidencia por cada 1.000 nacidos vivos para sífilis congénita y sífilis gestacional.
En cuanto al departamento del Quindío, la situación no es diferente con el resto de país, la incidencia de sífilis gestacional para el año 2020 fue del 10.9 % ubicándolo en el quinto lugar.(7) Teniendo en cuenta lo anteriormente descrito, surge la necesidad de establecer los factores epidemiológicos relacionados con el riesgo de infección en recién nacidos en el departamento del Quindío, teniendo en cuenta el alto impacto económico, familiar, social y sanitario. Por lo que el presente estudio tiene como objetivo establecer la relación entre las características clínicas y socio demográficas de las madres con sífilis gestacional y el diagnóstico de sífilis congénita en los recién nacidos, a partir de descripción de registros del Municipio de Armenia en el periodo de 2016-2021.
Métodos
Se realizó un estudio observacional de corte transversal, se analizaron todos los datos del Sistema nacional de vigilancia en salud pública (SIVIGILA) correspondientes a los casos de sífilis gestacional y sífilis congénita registrados en Armenia, Quindío en la ficha de notificación nacional (código INS: 750 e INS:740 del año 2016 al 2021), se excluyeron los registros que superaron el 10 % de información faltante.
Los datos recogidos fueron las características perinatales y socio demográficas, maternas y las características paraclínicas del recién nacido. Se utilizó una hoja de tabulación en formato MS Excel como instrumento de recolección de datos, se realizaron métodos estadísticos descriptivos dependiendo de la naturaleza y distribución de las variables estudiadas. Inicialmente, se hizo un análisis bivariado con el fin de establecer la relación entre la variable dependiente, el diagnóstico de sífilis congénita con las demás variables analizadas: las cuales fueron las variables socio demográficas de las madres: nacionalidad, área de procedencia, etnia, régimen de afiliación al sistema general nacional de salud, estrato socioeconómico, grupos poblacionales.
Las variables clínicas analizadas fueron: control prenatal, diagnóstico de embarazo actual, realización, resultado y tipo de prueba treponémica, la realización de prueba no treponémica, el número de dosis de penicilina benzatínica, el tratamiento a contactos, la edad de la madre, edad gestacional al momento del reporte, edad gestacional al momento de la prueba treponémica y de la prueba no treponémica y la diferencia de días entre el diagnóstico de la madre y el tratamiento. Se construyeron tablas cruzadas, considerando un valor p menor de 0,05 con su respectivo Intervalo de confianza para definir una asociación estadísticamente significativa entre variables, para medir la fuerza de asociación se utilizó tablas de 2x2 con estimación de Odds ratio para factores, con los intervalos de confianza respectivos.
Se realizó además un análisis multivariado utilizando las variables con significancia estadística, utilizando el criterio de Hosmer y Lemeshow con un valor de p < 0.25 para el ingreso de estas al modelo construido, adicionalmente se consideraron las variables que por literatura tuvieran plausibilidad biológica descrita, dado que la variable dependiente del estudio es de naturaleza cualitativa dicotómica se realizó una regresión logística binaria como modelo explicativo para determinar la asociación de las variables socio demográficas y clínicas de las gestantes con diagnóstico de sífilis gestacional frente al desarrollo de sífilis congénita en sus productos, por último se realizó un análisis de los residuos para evaluar los supuestos del modelo planteado.
Finalmente, para el análisis estadístico anteriormente descrito se utilizó el programa Jamovi versión 2.2.5 y Openepi versión en línea y para los cuadros y figuras se utilizó el programa MS Excel versión 16.69.1. Este estudio fue avalado por el Comité de la investigación de la Facultad de Ciencias de la Salud de la Universidad del Quindío en el mes de junio del año 2022 mediante el acta número 17 (apoyados en la resolución 0600 del 29 de octubre del 2001) para garantizar el manejo adecuado y ético de la información.
Los autores declaran no tener ningún beneficio secundario como económico y/o personal. en la realización de este proyecto investigativo; tanto en la realización de recolección de datos, resultados esperados y encontrados. No hay conflicto de interés comercial en la ejecución del trabajo; declaramos que el soporte financiero realizado para este manuscrito proviene de recursos propios.
Resultados
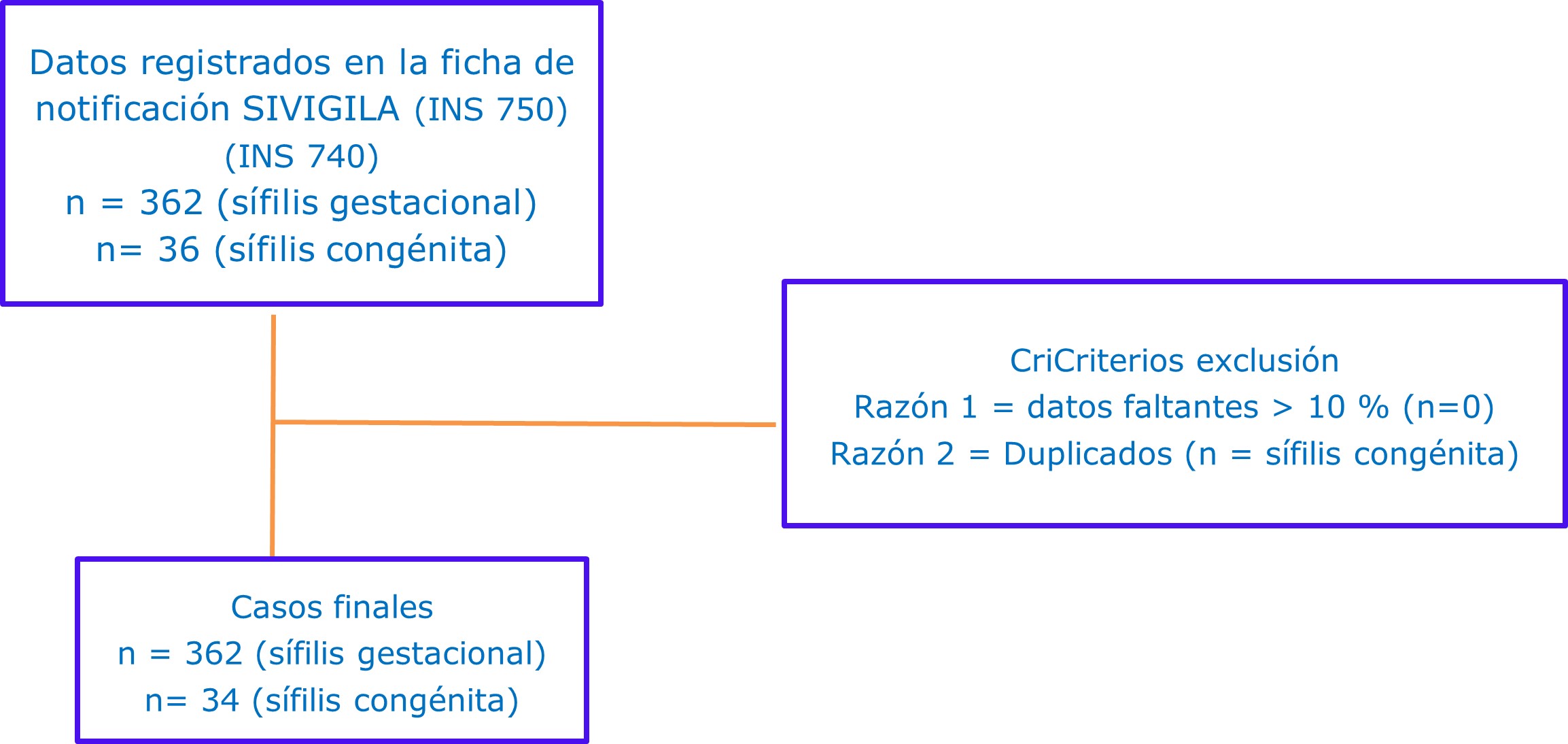
Se revisaron 362 casos de sífilis gestacional notificados al SIVIGILA en el municipio de Armenia, Quindío entre los años 2016 al 2021, todos incluidos en el análisis y 36 casos notificados de sífilis congénita, de los cuales se excluyeron 2 debido a que estaban duplicados, para un total de 34 casos incluidos en el análisis final, lo cual representa una frecuencia de 9,4 % de casos de sífilis congénita en gestantes con este diagnóstico. (Figura 1)
Las mujeres con diagnóstico de sífilis gestacional se caracterizaron por tener una edad promedio de 25.6 años (DS: 7.50), con un promedio de edad gestacional al momento del reporte de 15.2 Semanas (DS: 7.07), la mayoría tuvieron nacionalidad colombiana (n=163; 45 %), cerca de la mitad fueron ubicadas en estratos bajo/bajo (n=85; 23,5 %)y bajo (n=101; 27,9 %), en cuanto a las características clínicas evaluadas se destaca que el 82.60 % (n=299) tuvieron controles prenatales durante su gestación, de los cuales el 6.03 % (n=17) tuvo un recién nacido con diagnóstico de sífilis congénita en contraste con lo encontrado en las mujeres gestantes sin controles prenatales las cuales equivalen al 17.40 % (n=63) , en donde se encontró que el 27 % (n=17) tuvieron recién nacidos con diagnóstico de sífilis congénita. Como prueba diagnóstica en esta población de mujeres, utilizaron prueba treponémica en un 98.34 % (n=356) siendo la prueba rápida la más utilizada, cabe mencionar que toda la población estudiada se le realizó prueba no treponémica.
Al momento del diagnóstico se encontró que el 71 % (n=257) de las mujeres fueron diagnosticadas durante el embarazo, de estas el 9 % tuvo un recién nacido con sífilis congénita; durante el puerperio se diagnosticaron un 2.5 % (n=9) gestantes, de las cuales el 88 % (n=8) de los recién nacidos fueron diagnosticados con sífilis congénita. Con respecto al tratamiento se encontró que el 58.28 % (n=211) de estas mujeres recibieron tres dosis de penicilina benzatínica con un reporte en este subgrupo de recién nacidos con diagnóstico de sífilis congénita en un 5.7 % (n=12) y el 0.83 % (n=3) no recibió ninguna dosis de penicilina benzatínica, obteniendo en este subgrupo un reporte del 50 % de recién nacidos con sífilis. El 68.50 % (n=248) de los contactos de las mujeres diagnosticadas con sífilis gestacional recibieron tratamiento, de estos el 3.31 % de los recién nacidos desarrollaron sífilis congénita, en contraste con el 31, 50 % (n=114) de los contactos que no recibieron tratamiento, de los cuales el 19.30 % (n=22) de los recién nacidos desarrollaron sífilis congénita. (Tabla 1)
Tabla 1. CCaracterísticas, socio demográficas y clínicas de las madres con diagnóstico de sífilis gestacional frente a los recién nacidos con diagnóstico de sífilis congénita.
|
|
RN con sífilis Gestacional |
|||
|
Variable |
|
Si |
No |
Total |
|
Nacionalidad |
Colombia |
17 |
146 |
163 |
|
Venezuela |
1 |
35 |
36 |
|
|
Ecuador |
0 |
1 |
1 |
|
|
Sin dato |
16 |
146 |
162 |
|
|
Área de
procedencia |
Cabecera
Municipal |
34 |
323 |
357 |
|
Centro
poblado |
0 |
2 |
2 |
|
|
Rural
disperso |
0 |
3 |
3 |
|
|
Etnia |
ROM,
Gitano |
0 |
1 |
1 |
|
Negro
Mulato o Afrocolombiano |
0 |
10 |
10 |
|
|
otro |
34 |
317 |
351 |
|
|
Régimen |
Subsidiado |
23 |
206 |
229 |
|
Contributivo |
5 |
57 |
62 |
|
|
Excepcional |
0 |
5 |
5 |
|
|
No asegurado |
6 |
60 |
66 |
|
|
Estratos |
Bajo- Bajo |
5 |
80 |
85 |
|
Bajo |
10 |
91 |
101 |
|
|
Medio-Bajo |
4 |
17 |
21 |
|
|
Sin Dato |
15 |
140 |
155 |
|
|
Grupos
poblacionales |
Ninguno |
22 |
192 |
214 |
|
Desplazamiento |
0 |
1 |
1 |
|
|
Migrante |
2 |
33 |
35 |
|
|
Carcelario |
0 |
6 |
6 |
|
|
Habitante
de calle |
3 |
2 |
5 |
|
|
Discapacidad |
0 |
1 |
1 |
|
|
Otros
Grupos |
7 |
91 |
98 |
|
|
Sin dato |
0 |
2 |
2 |
|
|
Control
prenatal |
SI |
17 |
282 |
299 |
|
NO |
17 |
46 |
63 |
|
|
Diagnóstico
embarazo actual |
Primera
vez |
25 |
253 |
278 |
|
Reinfección |
2 |
26 |
28 |
|
|
Sin dato |
7 |
49 |
56 |
|
|
Prueba
treponémica |
SI |
31 |
325 |
356 |
|
NO |
3 |
3 |
6 |
|
|
Tipo
prueba treponémica |
Prueba
rápida |
31 |
298 |
329 |
|
Otra |
0 |
27 |
27 |
|
|
Sin dato |
3 |
3 |
6 |
|
|
Resultado
Prueba treponémica |
Positivo |
31 |
324 |
355 |
|
Negativo |
0 |
1 |
1 |
|
|
Sin dato |
3 |
3 |
6 |
|
|
Prueba no
treponémica |
Si |
34 |
328 |
362 |
|
No |
0 |
0 |
0 |
|
|
Dosis
Penicilina benzatínica |
Cero |
1 |
2 |
3 |
|
Uno |
21 |
116 |
137 |
|
|
Dos |
0 |
9 |
9 |
|
|
Tres |
12 |
199 |
211 |
|
|
Sin dato |
0 |
2 |
2 |
|
|
Condición
materna al momento del diagnóstico |
Embarazo |
23 |
324 |
347 |
|
Parto |
3 |
1 |
4 |
|
|
Puerperio |
8 |
1 |
9 |
|
|
Post
aborto |
0 |
2 |
2 |
|
|
Institución
que reporta la gestante n(%) |
Red salud Armenia ESE |
15 |
241 |
256 |
|
ESE
Hospital Universitario San Juan de Dios |
12 |
14 |
26 |
|
|
Corporación
mi IPS Eje Cafetero UAP Prado |
0 |
11 |
11 |
|
|
Clínica la
Sagrada Familia Comfenalco Quindío |
5 |
6 |
11 |
|
|
Institución
de Diagnóstico Médico SA Armenia Norte |
0 |
12 |
12 |
|
|
Otro |
2 |
42 |
44 |
|
|
Sin Dato |
0 |
2 |
2 |
|
|
Tratamiento
de contactos |
Si |
12 |
236 |
248 |
|
No |
22 |
92 |
114 |
|
|
Edad de la
Madre |
X(DS*) |
25.6 |
26.0 |
-- |
|
Edad
gestacional al inicio CP Semanas |
X (DS) |
15.2 |
14.1 |
-- |
|
Edad
gestacional al momento de la prueba No treponémica Semanas |
X (DS) |
30.3 |
16.0 |
-- |
|
Edad
gestacional al momento de prueba treponémica Semanas |
X (DS) |
28.2 |
15.6 |
-- |
|
Diferencia
de días entre diagnóstico y tratamiento Días |
X (DS) |
1.77 |
4.77 |
-- |
|
Demora en
notificación Días |
X (DS) |
0.79 |
4.82 |
-- |
*DS: Desviación estándar
Por su parte, cabe destacar que dentro de las características más relevantes de los recién nacidos con diagnóstico de sífilis congénita se encuentra que estos cursaban con una edad gestacional promedio al momento del nacimiento de 37.2 semanas (DS:2.90), solo se presentó un reporte de un mortinato en esta población que equivale al 2.94 % por lo tanto este neonato no se registró con estancia hospitalaria, de resto fueron hospitalizados el 97.06 % , el resultado de serología más prevalente en esta población fue de menos de 2 dils (n=15; 44.11%), el 97.05% (n=33) de estos recién nacidos recibieron tratamiento, el porcentaje restante equivale al recién nacido reportado como mortinato, hubo un promedio de 25.1 días (DS: 52.6) de diferencia entre nacimiento y tratamiento de la madre (tabla 2).
Tabla 2.Características sociodemográficas y clínicas de los Recién nacidos con diagnóstico de sífilis congénita.
|
|
RN con sífilis congénita |
|
|
Variable |
|
|
|
Sexo |
Femenino |
18 |
|
Masculino |
16 |
|
|
Condición
final RN |
Vivo |
33 (97.06) |
|
Muerto |
1 |
|
|
RN
hospitalizado |
Si |
33 |
|
No |
1 |
|
|
Resultado
serología del RN |
<2 dils |
15 |
|
4 dils |
5 |
|
|
8 dils |
2 |
|
|
16 dils |
3 |
|
|
64 dils |
2 |
|
|
No
reactiva |
6 |
|
|
Sin dato |
1 |
|
|
Tratamiento
RN |
Si |
33 |
|
No |
1 |
|
|
Institución
que reporta RN con sífilis |
Redsalud Armenia ESE |
4 |
|
ESE
Hospital universitario San Juan de Dios |
24 |
|
|
Clínica la
sagrada Familia Comfenalco Quindío |
2 |
|
|
Otro |
4 |
|
|
Diferencia
de días entre nacimiento y tratamiento de la madre (Días) |
X (DS) |
25.1 |
|
Edad
gestacional al momento del nacimiento (Semanas) n =34 |
X (DS) |
37.2 |
Al analizar la relación entre las variables sociodemográficas y clínicas de las madres con diagnóstico de sífilis gestacional frente a los recién nacidos reportados con sífilis congénita mediante un análisis bivariado, se encontró que aunque las variables sociodemográficas no tienen una posible relación dado su pobre significancia estadística (Tabla 3) hay que mencionar dos variables de importancia por su plausibilidad biológica descrita en la literatura internacional, las cuales son: los grupos poblacionales y el estrato socioeconómico (Tabla 3).
Tabla 3. Análisis variables sociodemográficas de madres con diagnostico gestacional frente a recién nacidos con diagnóstico de sífilis congénita.
|
|
Sífilis congénita |
|
|
Valor de P |
||
|
|
Si |
No |
|
|
|
|
|
Nacionalidad |
Colombia |
17 |
146 |
0.10 |
0.066-0.163 |
0.402 |
|
Venezuela |
1 |
35 |
0.027 |
0.004-0.29 |
||
|
Ecuador |
0 |
1 |
----- |
----- |
||
|
Sin dato |
16 |
146 |
0.098 |
0.062-0.15 |
||
|
|
Cabecera
Municipal |
34 |
323 |
1.048 |
0.073-15.01 |
0.319 |
|
Otro |
0 |
5 |
||||
|
Etnia |
ROM,
Gitano |
0 |
1 |
-- |
-- |
0.332 |
|
Negro
Mulato o Afrocolombiano |
0 |
10 |
0.001 |
0.0-012 |
||
|
Otro |
34 |
317 |
0.096 |
0.07-0.13 |
||
|
Régimen |
subsidiado |
23 |
206 |
1.245 |
0.49-3.14 |
0.8514 |
|
Contributivo |
5 |
57 |
--- |
--- |
||
|
Otro |
6 |
65 |
1.048 |
0.33-3.26 |
||
|
Estratos |
Bajo-Bajo |
5 |
80 |
0.607 |
(0.22-1.61) |
0.35 |
|
Bajo |
10 |
91 |
1.023 |
(0.47-2.18) |
||
|
Medio-Bajo |
4 |
17 |
1.96 |
(0.72-5.37) |
||
|
Otro |
15 |
140 |
-- |
-- |
||
|
Grupos
poblacionales |
Ninguno |
22 |
192 |
0.30 |
(0.031-3.06) |
0.321 |
|
Desplazado
y Migrante |
2 |
34 |
0.16 |
(0.01-2.32) |
||
|
Carcelario
y Habitante de calle |
3 |
8 |
0.81 |
(0.06-9.57) |
||
|
Discapacidad |
0 |
1 |
---- |
---- |
||
|
Otros
grupos |
7 |
91 |
0.21 |
(0.01-2.29) |
||
|
Sin datos |
0 |
2 |
0.6 |
(0.02-17.22) |
||
Se encontró en las variables clínicas un resultado estadísticamente significativo y que pueden estar asociadas a la sífilis congénita, las siguientes: Diagnóstico en embarazo actual, condición materna al momento del diagnóstico, edad gestacional al momento del reporte, edad gestacional al momento de realizar la prueba treponémica, edad gestacional al momento de realizar la prueba no treponémica, (Tabla 4) las cuales junto a las descritas en la literatura con una plausibilidad biológica demostrada, se analizaron mediante un análisis multivariado.
Tabla 4.Análisis de variables clínicas de madres con diagnóstico gestacional frente a recién nacidos con diagnóstico de sífilis congénita
|
|
Sífilis congénita |
|
|
Valor de P |
||
|
|
Si |
No |
|
|
|
|
|
Control
prenatal |
Si |
17 |
282 |
0.26 |
0.14-0.15 |
<0.01 |
|
No |
17 |
46 |
||||
|
Diagnóstico
en el embarazo actual |
Primera
Vez |
25 |
253 |
1.125 |
0.84-1.49 |
0.009 |
|
Reinfección |
2 |
26 |
---- |
---- |
||
|
Sin Dato |
7 |
49 |
0.805 |
0.55-1.17 |
||
|
Condición
materna al momento del diagnóstico |
Embarazo |
23 |
324 |
--- |
--- |
|
|
Parto |
3 |
1 |
11.32 |
(5.67-22.56) |
||
|
Puerperio |
8 |
1 |
13.41 |
(8.48-21.19) |
||
|
Post
aborto |
0 |
2 |
2.15 |
(0.16-28.9) |
||
|
Prueba
treponémica |
Si |
31 |
325 |
0.17 |
0.07-0.41 |
|
|
No |
3 |
3 |
||||
|
Tipo
prueba treponémica |
Prueba
Rápida |
31 |
298 |
--- |
--- |
0.003 |
|
Otra |
0 |
27 |
0.19 |
(0.012-3.06) |
||
|
Sin dato |
3 |
3 |
5.3 |
(2.22-12.63) |
||
|
Resultado
Prueba treponémica |
Positivo |
31 |
324 |
0.087 |
0.062 |
0.033 |
|
negativo |
0 |
1 |
-- |
-- |
||
|
Sin dato |
3 |
3 |
0.5 |
0.22-1.13 |
||
|
Dosis
Penicilina benzatínica |
cero |
1 |
2 |
5.86 |
1.07-31.8) |
0.025 |
|
Menor o
igual a Dos |
21 |
125 |
2.59 |
(1.28-4.97) |
||
|
Tres |
12 |
199 |
--- |
--- |
||
|
Sin datos |
0 |
2 |
3.51 |
(0.27-44.5) |
||
|
Tratamiento
de contactos |
Si |
12 |
236 |
3.98 |
2.04-7.77 |
<0.001 |
|
No |
22 |
92 |
||||
|
Edad de la
madre |
|
25.6 |
26 |
|
0.727 |
|
|
Edad
gestacional al momento del reporte |
|
15.2 (DS
0.07) |
14.1 (DS
8.20) |
|
0.571 |
|
|
Edad
gestacional prueba treponémica |
|
28.2 (DS 11.77) |
15.6 (DS
8.99) |
|
<0.001 |
|
|
Edad
gestacional prueba no treponémica |
|
30.3(DS
10.40) |
16.0 (DS
9.11) |
|
<0.001 |
|
|
Diferencia
de días entre diagnóstico y tratamiento |
|
1.77 |
4.77 |
|
0.527 |
|
Se realizaron once modelos de regresión logística binaria como modelo explicativo donde se tuvo en cuenta un valor de P < 0.05, el valor debajo de criterio de selección de acaike (AIC), el valor más bajo de deviance y el valor de R*2 mcf más alto o más cercano al reportado con el modelo inicial (valor de modelo inicial con todas las variables es de 0,372, es decir explicaba el 37,2 % de los cambios sobre la variable dependiente inducidos por las variables independientes) para así escoger el modelo más adecuado, encontrando que las variables más adecuadas que explican el desarrollo de sífilis congénita en recién nacidos hijos de madre con diagnóstico de sífilis gestacional son: el control prenatal, la edad gestacional al realizar la prueba no treponémica, el tratamiento de contactos, el estrato socioeconómico y el diagnóstico en el embarazo, las cuales al estar presentes en la población materna explican la probabilidad del 28.2 % de cambio (o desarrollo) de sífilis congénita (Tabla 5).
Tabla 5. Regresión logística binomial – variable dependiente Recién nacido con diagnóstico de sífilis congénita frente a variables independientes
|
Variables |
Valor
P |
Odds Ratio |
IC
95% |
||
|
Inferior |
Superior |
||||
|
Tratamiento a contactos |
No - Si |
0.273 |
1.7516 |
0.64283 |
4.7728 |
|
Edad gestacional prueba No treponémica |
Segundo trimestre –
Primer trimestre |
0.099 |
2.9168 |
0.81636 |
10.4215 |
|
Tercer trimestre –
Primer trimestre |
< .001 |
18.8557 |
5.82010 |
61.0879 |
|
|
Diagnóstico embarazo actual |
Reinfección –
Primera vez |
0.402 |
0.6459 |
0.23209 |
1.7973 |
|
Control Prenatal |
No - Si |
0.063 |
2.6147 |
0.94939 |
7.2009 |
|
Estrato |
Bajo/bajo –
Otro |
0.546 |
0.6870 |
0.20326 |
2.3220 |
|
Bajo - Otro |
0.851 |
1.1028 |
0.39588 |
3.0723 |
|
|
Medio/bajo- Otro |
0.201 |
2.5396 |
0.60942 |
10.5828 |
|
Tomando en cuenta el modelo anterior y al ajustar por las otras variables del modelo, en cuanto a la variable tratamiento de contactos, se encuentra que hay una probabilidad de 1.75 veces desarrollar sífilis congénita si la madre tiene diagnóstico de sífilis gestacional durante el embarazo y su pareja no recibe tratamiento frente a las que sí reciben. Las madres con diagnóstico de sífilis gestacional que cursan con una primo infección (primera vez de diagnóstico) tienen una posibilidad de 0.64 de obtener un recién nacido con diagnóstico de sífilis gestacional frente a las gestantes que cursan con una reinfección, siendo en el peor de los casos una posibilidad de 1.79 veces y en el mejor de los casos de 0.23.
En este modelo también se encontró que la edad gestacional al momento de realizar la prueba no treponémica influye en el desarrollo de sífilis congénita, encontrando que si se realiza la prueba en el segundo trimestre frente al primer trimestre en madres con diagnóstico de sífilis gestacional hay una probabilidad de 2.91 veces de que el recién nacido desarrolle sífilis congénita frente a las madres que realizan esta prueba en el primer trimestre de gestación, siendo en el mejor de los casos una posibilidad de 0.81 veces y en el peor de los casos de 10.42 veces.
Una de las variables más significativas en este modelo fue el control prenatal, evidenciando que las madres que no tuvieron control prenatal durante la gestación cursaron con una probabilidad de 2.61 veces de tener un recién nacido con diagnóstico de sífilis congénita, siendo en el peor de los casos una probabilidad de 7.20 veces; frente a las variables socio demográficas hay que resaltar que se consideraron en este modelo dada su plausibilidad biológica más no su significancia estadística, se encontró que frente al estrato socioeconómico, las madres con diagnóstico de sífilis gestacional que pertenecen a un estrato medio-bajo tienen una probabilidad de 2.5 veces de tener un recién nacido con diagnóstico de sífilis congénita frente a las madres de otros estratos.
Discusión
En el presente trabajo se observa concordancia entre las características socio demográficas y clínicas de las madres con diagnóstico de sífilis congénita con lo reportado en los diversos estudios realizados en la población de las Américas como el de Silva et al. (8), en el que se describió el perfil epidemiológico de la sífilis congénita en el estado de Tocantins, Brasil en el periodo comprendido entre el 2007 y el 2015, observando además que sigue habiendo una alta prevalencia de factores sociales deficientes que condicionan una situación de vulnerabilidad en esta población, como lo son la falta de afiliación o una afiliación al régimen subsidiado del SGSSS (sistema general de seguridad social en salud), tal como se reportó en el estudio de Benítez J et al.(9) realizado en Cali, en donde se encontró que el 57 %de gestantes con sífilis gestacional pertenecían al régimen subsidiado, condición que según lo revisado en el estudio de Ochoa, et al.(10) puede ser un factor determinante del estado de salud de la población porque en el caso de las gestantes podrían significar un posible retraso en la atención y una fragmentación en la posibilidad de acceso a controles prenatales debido al exceso de trámites administrativos que pueden constituir una barrera administrativa, otro factor a mencionar es el estrato socioeconómico bajo, que dada la alta frecuencia de barreras en la atención de esta población también pueden condicionar un factor de riesgo debido a su situación de vulnerabilidad y desigualdad, tal como se presenta en el trabajo de Vargas S (11) y en el trabajo de Caldeira et al. (12).
En el análisis realizado en este estudio no se ahonda acerca de estas posibles barreras socio demográficas y administrativas por lo cual se sugiere se incluya en futuros estudios.
En cuanto a las características clínicas encontramos que parece haber una relación entre los controles prenatales realizados en las pacientes durante su gestación y el diagnóstico de sífilis congénita, hallazgos concordantes con el estudio anteriormente citado de la población de Cali, Colombia, por los autores Benítez J et al. (9), sin embargo encontramos que al realizar el modelo multivariado esta asociación pierde potencia estadística, demostrando probablemente que más que la realización de los controles prenatales, tienen más influencia la variable como el diagnóstico oportuno durante el embarazo, una edad gestacional temprana al momento del diagnóstico y la realización oportuna de las pruebas treponémicas, resultados que también fueron encontrados en el estudio de Moraes et al.(13) en donde se observó que el 73,6 % de las gestantes tuvieron control prenatal, pero que solo el 31,7 % fueron diagnosticadas con sífilis en ese momento, la mayoría de las mujeres (63,8 %) fueron diagnosticadas durante el parto/legrado o después del nacimiento del niño. En el estudio de cohorte realizado en la población de Brasil en el 2021 por Almeida A et al.,(14) se encontró que puede influir el número de controles prenatales y su inicio temprano con el diagnóstico de sífilis congénita (p = 0,013, OR = 0,87, IC 95 % = 0,79-0,97); en este estudio no se indagó sobre el número de controles prenatales realizados por las madres, pero si hay un resultado concordante con respecto al diagnóstico de sífilis a una edad gestacional temprana; cabe mencionar el estudio realizado por Paula et al.(15) , el cual fue un estudio transversal multicéntrico en la población de Brasil en donde evaluaron la atención oportuna y eficiente en cuanto al diagnóstico y tratamiento temprano en los controles prenatales de maternas con sífilis gestacional, declarando que la proporción de sífilis congénita fue siete veces mayor en el grupo que no realizó ningún control prenatal en comparación con la población general.
Al realizar el análisis multivariado, se encontró que la realización de la prueba treponémica podría explicar más el desarrollo de sífilis congénita que otras variables como el tipo de prueba treponémica realizada, dato que podría ser explicado con los estudios de Sánchez et al.(16) y el de García-Legaz et al.(17) donde se ha demostrado una eficacia similar entre estas diferentes pruebas en cuanto la detección de sífilis; El estudio de Reis et al. (18) plantea mediante un modelo de análisis de regresión logística que podrían interferir otros factores en la seropositividad de ambas pruebas como lo son: la realización de controles prenatales, el nivel educacional, el uso de drogas lícitas y el estado civil (siendo este el más significativo en el modelo que planteo el autor) adicionalmente estos autores enfatizan la importancia de la detección temprana ya sea mediante pruebas treponémicas o no treponémicas validadas a nivel mundial.
En nuestro medio se podría explicar la falta de detección temprana debido a diversas barreras demográficas como lo son el territorio montañoso y rural disperso, además de las barreras administrativas dadas por el actual sistema de salud. Una revisión sistemática con metaanálisis realizado por Gliddon et al.(19) propone y evalúa el rendimiento y las características operativas de pruebas rápidas duales para detección de VIH y sífilis en puntos de atención primaria en población materna, encontrando una sensibilidad y especificidad muy altas para el VIH y una sensibilidad y especificidad más bajas, peroadecuadas, para la sífilis, con una rentabilidad a favor de estas pruebas duales frente a las pruebas rápidas únicas, estrategia que se propone podría ser estudiada más a fondo en nuestra población en estudios posteriores.
De igual forma, encontramos que parece haber una asociación entre el número de dosis de penicilina recibidas durante la gestación y la incidencia de sífilis congénita, dato concordante con lo descrito en la literatura mundial, en la revisión realizada por Rowe C et al.(20) concluyen que el tratamiento oportuno es necesario para minimizar o eliminar la mortalidad y la morbilidad en los recién nacidos.
Otro factor que parece influir es el tratamiento de los contactos de las maternas con sífilis, que al parecer incrementa la probabilidad de infección en recién nacidos; resultado similar a lo reportado en el estudio de Benítez J et al. (9) y por Nakku-Joloba et al.,(21) este último estudio plantea que la ausencia de consulta y del tratamiento de las parejas después del diagnóstico y notificación a la gestante con sífilis podría ser debido al conocimiento limitado sobre la enfermedad, el miedo a la inyección, miedo a la violencia doméstica, falta de habilidades de comunicación y a la variedad de signos y síntomas de la enfermedad, combinado además con características de los servicios de salud, tales como barreras estructurales que dificultan el tratamiento de la pareja masculina, dificultad en el acceso, servicios de laboratorio inadecuados y baja capacidad del personal de la clínica, esta última característica fue estudiada por Garcés et al.,(22)en la población de Cali – Colombia, mediante un estudio descriptivo que tenía como objetivo detectar los vacíos de capacitación del personal de salud en torno a la prevención de la transmisión materno-infantil de la sífilis y el VIH. Los autores llegaron a conclusión de que es importante el mejoramiento continuo de los currículos universitarios, de manera que el profesional desarrolle una mayor flexibilidad y responda mejor a las exigencias de la población, (23) también concluyeron que se deben promover actividades investigativas que contribuyan a la generación de conocimiento en todas las áreas, para así obtener información que respalde la toma de decisiones y disminuir la brecha entre la investigación y la práctica.(24)
Con el fin de contribuir a mejorar las estrategias y alcanzar la meta de eliminar la transmisión materno-infantil de la sífilis y el HIV, hay que mencionar que actualmente las guías colombianas, como la guía de práctica clínica(25) y la guía de sífilis y embarazo planteada por la Universidad de Antioquia(26) proponen el tratamiento inmediato para los contactos, sin necesidad de prueba, para mejorar el cumplimiento y la oportunidad en el tratamiento.
Se considera que los factores anteriormente mencionados dificultan el control de la enfermedad y adicionalmente reflejan una mala adherencia a las rutas integrales de atención en salud materno-perinatal y a las guías internacionales de diagnóstico y tratamiento de esta patología, como fortaleza del presente estudio encontramos que la base de datos en la que se basó proviene del sistema general a nivel nacional de vigilancia epidemiológica de la enfermedad y el diseño muestral propuesto utilizando todos los registros encontrados en este, permiten asegurar una adecuada validez interna y externa que permitan extrapolar los resultados hacia una población con características similares a las estudiadas en este presente estudio, adicionalmente se propuso y se realizó un modelo de análisis estadístico multivariado para controlar los posibles sesgos de confusión que se presentaran.
Entre las limitaciones que fueron previstas antes de la realización de este estudio encontramos los datos faltantes, debido a la falta de diligenciamiento de información de las fichas epidemiológicas en las cuales se basó para la obtención de datos, por lo cual se propuso previamente y se realizó como estrategia de control para minimizar el riesgo de sesgos descartar los registros que superaran el 10 % de la información faltante.
Conclusiones
Dentro de las características analizadas en este estudio parece no haber una fuerte asociación entre las variables socio demográficas de las gestantes y la probabilidad de desarrollo de sífilis congénita; sin embargo, se encontró que las características clínicas descritas en el modelo de regresión logística parecen tener una asociación con el desarrollo de sífilis congénita, resaltando el tratamiento a contactos, la edad gestacional en la que se realizó la prueba no treponémica, el control prenatal y el diagnóstico de embarazo actual, las cuales al estar presentes en la población materna explican la probabilidad del 28.2 % de cambio (o desarrollo) de sífilis congénita.
Referencias
1. Giraldo-Ospina B, Henao-Nieto DE, Flórez-Salazar M, Parra-Londoño F, Gómez-Giraldo EL, Mantilla-Moreno OJ. Prevalencia de sífilis en una población de gestantes de dos comunidades de un municipio de Colombia. Biosalud [Internet]. 2015; 14(2):9–18. Available from: http://dx.doi.org/10.17151/biosa.2015.14.2.2
2. LaFond RE, Lukehart SA. Biological Basis for Syphilis. Clin Microbiol Rev. enero de 2006;19(1):29-49.
3. Neira Varillas MR, Donaires Toscano LF. Sífilis materna y complicaciones durante el embarazo. An Fac Med. enero de 2019;80(1):68-72.
4. Sánchez JD, https://www.facebook.com/pahowho. Pan American Health Organization / World Health Organization. 2018 [citado 9 de febrero de 2023]. OPS/OMS | Sífilis. Disponible en: https://www3.paho.org/hq/index.php?option=com_content&view=article&id=14869:sti-syphilis&Itemid=0&lang=es#gsc.tab=0
5. Sífilis [Internet]. Paho.org. [cited 2023 Sep 1]. Available from: https://www.paho.org/es/temas/sifilis
6. Garnett GP, Aral SO, Hoyle DV, Cates WJ, Anderson RM. The Natural History of Syphilis: Implications for the Transmission Dynamics and Control of Infection. Sex Transm Dis. abril de 1997;24(4):185.
7. Vigilancia, análisis, y riesgo En salud pública. Sífilis gestacional y congénita Colombia año 2020. Gov.co. Recuperado el 29 de mayo de 2023, de https://www.ins.gov.co/buscador eventos/Informesdeevento/SIF%C3%8DLIS%20GESTACIONAL%20Y%20CONG%C3%89NITA_2020.pdf
8. Silva MJN da, Barreto FR, Costa M da CN, Carvalho MSI de, Teixeira M da G. Congenital syphilis distribution in the State of Tocantins, Brazil, 2007-2015. Epidemiol E Serviços Saúde [Internet]. 8 de mayo de 2020 [citado 2 de marzo de 2023];29. Disponible en: http://www.scielo.br/j/ress/a/RkHVFxH3zKckxrvKHyRqKJf/?lang=en
9. Benítez J, Yépez MA, Hernández-Carrillo M, Martínez DM, Cubides-Munevar Á, Holguín-Ruiz JA, et al. Características sociodemográficas y clínicas de la sífilis gestacional en Cali, 2018. Biomédica. 15 de octubre de 2021;41(Sp. 2):140-52.
10. de León (CLAP/PAHO) Sandra Jones (PAHO) Suzanne Serruya (CLAP/PAHO) and Ximena Pamela C. D. Bermudez (PAHO). MAGAMBMAB (brazil/moh) BG (paho) ER (paho) FP (paho) IP (paho CMBM (paho) MV (paho) MFS (clap/paho CMG (paho) MAG (paho) RM (unicef) RGP. Elimination of mother-to-child transmission of HIV and syphilis in the Americas [Internet]. Paho.org. 2016 [cited 2023 Sep 1]. Available from: https://iris.paho.org/bitstream/handle/10665.2/34072/9789275119556-eng.pdf?sequence=4&isAllowed=y
11. Vera SMV. Características sociodemográficas y clínicas de las gestantes con sífilis gestacional con control prenatal en los centros de salud de LA ESE ISABU del 2010 - 2017. 2010.
12. Caldeira JG, de Morais CC. Perfil das gestantes diagnosticadas com sífilis durante o pré-natal ou parto admitidas em maternidade de Belo Horizonte – MG.
13. Moraes BQS de, Correia DM, Machado MF. Desafios da sífilis congénita na atenção primária à saúde em Alagoas, Brasil, 2009-2018. Rev Univ Ind Santander Salud [Internet]. diciembre de 2022 [citado 2 de marzo de 2023];54. Disponible en: http://www.scielo.org.co/scielo.php?script=sci_abstract&pid=S0121-08072022000100324&lng=en&nrm=iso&tlng=pt
14. Almeida AS de, Andrade J, Fermiano R, Jamas MT, Carvalhaes MA de BL, Parada CMG de L. Syphilis in pregnancy, factors associated with congenital syphilis and newborn conditions at birth. Texto Contexto - Enferm [Internet]. 16 de agosto de 2021 [citado 8 de febrero de 2023];30. Disponible en:http://www.scielo.br/j/tce/a/DcJG3jTsbHtr8BvRT3PLZsm/?lang=en
15. Paula MA de, Simões LA, Mendes JC, Vieira EW, Matozinhos FP, Silva TMR da. Diagnóstico e tratamento da sífilis em gestantes nos serviços de Atenção Básica. Ciênc Saúde Coletiva. 22 de julio de 2022;27:3331-40.
16. Sánchez EFZ, Escobar ECH, González CRL, Mora PAV. Análisis de técnicas treponémicas y no treponémicas en el tamizaje serológico de sífilis. Rev Cuba Hematol Inmunol Hemoter [Internet]. 1 de agosto de 2017 [citado 8 de febrero de 2023];33(3). Disponible en:https://revhematologia.sld.cu/index.php/hih/article/view/593
17. García-Legaz Martínez M, Hernández-Bel P, Magdaleno-Tapial J, Martínez-Doménech A, Navalpotro D, Alegre-de Miquel V, et al. Utilidad de las nuevas pruebas treponémicas automatizadas en el diagnóstico de la sífilis precoz. A propósito de 15 casos. Actas Dermo-Sifiliogr Ed Impr. 2020;135-42.
18. Reis AR de P, Duarte G, Menegueti MG, Reis RK, Silva ACR e, Gir E. Reactive treponemal and non-treponemal tests in pregnant women and associated factors. Rev Esc Enferm USP [Internet]. 25 de noviembre de 2022 [citado 5 de marzo de 2023];56. Disponible en: http://www.scielo.br/j/reeusp/a/QxvqkqjHK68GN8nstV55G7j/?lang=en
19. Gliddon HD, Peeling RW, Kamb ML, Toskin I, Wi TE, Taylor MM. A systematic review and meta-analysis of studies evaluating the performance and operational characteristics of dual point-of-care tests for HIV and syphilis. Sex Transm Infect. 1 de diciembre de 2017;93(S4):S3-15.
20. Rowe CR, Newberry DM, Jnah AJ. Congenital Syphilis: A Discussion of Epidemiology, Diagnosis, Management, and Nurses' Role in Early Identification and Treatment. Adv Neonatal Care. 2018 Dec;18(6):438-445. doi: 10.1097/ANC.0000000000000534. PMID: 30020089.
21. Nakku-Joloba E, Kiguli J, Kayemba CN, Twimukye A, Mbazira JK, Parkes-Ratanshi R, Birungi M, Kyenkya J, Byamugisha J, Gaydos C, Manabe YC. Perspectives on male partner notification and treatment for syphilis among antenatal women and their partners in Kampala and Wakiso districts, Uganda. BMC Infect Dis. 2019 Feb 6;19(1):124. doi: 10.1186/s12879-019-3695-y. PMID: 30727950; PMCID: PMC6366113.
22. Garcés JP, Rubiano LC, Orobio Y, Castaño M, Benavides E, Cruz A, et al. La educación del personal de salud: clave para la eliminación de la sífilis congénita en Colombia. Biomédica. septiembre de 2017;37(3):416-24.
23. Frenk J, Chen L, Bhutta ZA, Cohen J, Crisp N, Evans T, et al. Health professionals for a new century: transforming education to strengthen health systems in an interdependent world. The Lancet. 4 de diciembre de 2010;376(9756):1923-58.
24. Garcia PJ, Cotrina A, Gotuzzo E, González E, Buffardi AL. Research training needs in Peruvian national TB/HIV programs. BMC Med Educ. 28 de septiembre de 2010;10(1):63.
25. de Sáenz Adriana Cruz Aconcha Liliana Gallego Vélez Hugo Enrique López Ramos Hoover Canaval Erazo María Teresa Ochoa Manjarrés Vivian Marcela Molano Soto HGGDLCCCZPCMRBCCMJPAGCHHDPRTEÁMSEMMYC. Guía de práctica clínica (GPC) basada en la evidencia para la atención integral de la sífilis gestacional y congénita [Internet]. Gov.co. 2014 [cited 2023 Sep 1]. Available from: https://www.minsalud.gov.co/sites/rid/Lists/BibliotecaDigital/RIDE/INEC/IETS/gpc-guia-corta-sifilis.pdf
26. Pérez ATO. Sífilis y embarazo. Mem Curso Actual En Ginecol Obstet. 2019;185-94.